إجهاض الجنين المتكرر لغز يبحث عن حل
في غالب الحالات قد يعجز الطب عن إيجاد حلول ناجعة لمن يعانين من الإجهاض المتكرر وهو من المشاكل الشائعة التي قد تعانيها المرأة في سن الإنجاب والتي تسبب معاناة كبيرة صحية ونفسية للمرأة وجميع المريضات يسألن عن السبب وهذا سؤال بديهي وطبيعي.
أسباب حدوث الإجهاض المتكرر
يقول عدد من الاستشاريين المتخصصين في العقم إنهم لا يبدؤن في إجراء الفحوص لمعرفة الأسباب إلا إذا كانت الإجهاضات أكثر من مرتين، وتقدر نسبة الإجهاضات بشكل عام بين 15 و20 في المائة، ولكن تعد الحالة إجهاضا متكررا عند تكرر الإجهاض أكثر من ثلاث مرات وهي نحو 3 في المائة من الحالات عند ذلك يبدأ البحث عن الأسباب المؤدية إلى ذلك. تحدث نحو 70 في المائة من حالات الإجهاض في الأشهر الثلاثة الأولى من الحمل بسبب خلل تكوين الجنين لأسباب وراثية أو عوامل وراثية أخرى.
- تجلط الدم والأجسام المضادة
في نحو 20 في المائة من النساء اللائي يعانين حالات الإجهاض المتكرر تثبت فحوص الدم المخبرية زيادة نسبة عوامل تجلط الدم والأجسام المضادة وهذه الحالات تستدعي العلاج بمسيلات الدم أو ببعض العقاقير، التي تقلل من نسبة الأجسام المضادة.
- عوامل أخرى متنوعة
أما 10 في المائة من الأسباب فهي الالتهابات والعدوى الفيروسية أو البكتيرية، و10 في المائة لأسباب خلل المناعة، 10 في المائة لأسباب أخرى متفرقة مثل نقص الهرمونات، الأورام الليفية في داخل الرحم والعيوب الخلقية في الرحم والأمراض المزمنة مثل السكر وارتفاع ضغط الدم والتمنع الذاتي الريصي، وسنتحدث عن أسباب الإجهاض فيما يلي:
- خلل تكوين الجنين
أولاً: خلل تكوين الجنين يؤدي إلى أكثر من 70 في المائة من حالات الإجهاض في الأشهر الأولى من الحمل – قد يكون الخلل لعيوب في الصبغيات (الكروموزومات) من قبل أحد الوالدين أو كليهما ويمكن الكشف عن ذلك بتحليل الصبغيات (الكروموزومات) للزوجين بينما في بعض الحالات قد يكون السبب في العيوب الخلقية للجنين هو خلل في الجينات المورثة وهذا لا يمكن الكشف عنه بتحاليل الصبغيات للزوجين، ولكن لا بد من تحليل الحمض النووي للزوجين أو الجنين المتكون عند اشتباه أو معرفة الجين المشتبه في اختلاله.
- أسباب غير وراثية
يحدث خلل تكون الجنين أحيانا، لأسباب غير وراثية أي بصورة عشوائية نتيجة تقدم عمر الحامل مثل الحمل في الطفل المنغولي (متلازمة داون)، أو قد يكون السبب التعرض لعوامل تؤدي إلى حدوث طفرات مثل التعرض للأشعة أو بعض الأدوية التي تؤدي إلى حدوث طفرات جينية فتنتهي معظم حالات الحمل بالجنين المختل التكوين بالإجهاض في الشهور الأولى من الحمل، أو توقف النمو ولكن في بعض الحالات يستمر الحمل فترة أطول، وينتهي إما بوفاة الجنين داخل الرحم في مرحلة متقدمة أو بالولادة المبكرة أو وفاة الطفل بعد الولادة.
- الموجات فوق الصوتية للتشخيص
يمكن تشخيص حالات خلل تكوين الجنين بواسطة عدة طرق منها الفحص بالموجات فوق الصوتية بعد انتهاء الأسبوع الـ 11 من الحمل عادة والكشف عن بعض العلامات الدالة على خلل تكوين الجنين، كما يمكن اشتباه خلل تكوين الجنين بواسطة تحليل الهرمون الثلاثي بعد الأسبوع الـ 12 من الحمل وفي جميع هذه الحالات فإنه عندما يكون التحليل موجبا، أو اشتباه خلل الجنين بواسطة الأشعة الصوتية فإنه لا بد من إجراء تحليل السائل السلوي بأخذ عينة منه وتحليل الكروموزمات (الصبغيات) للجنين المتكون أو بواسطة أخذ عينة من دم الجنين داخل الرحم إن أمكن.
- تشخيص أمراض الأجنة الوراثية PGD
بالنسبة لطرق منع الحمل بهذه الأجنة غير الطبيعية فإن الطريقة المثلى لذلك هي تجنب زواج الأقارب حتى يتم الابتعاد عن حمل الجينات المورثة للاعتلالات الخلقية، وتجنب الحمل بالنسبة للمرأة في سن متقدمة. كما أنه في الوقت الحاضر فإن طريقة تشخيص الأجنة الوراثي قبلا هي الطريقة المتبعة Preimplantation Genetic Diagnosis ويلزم لإجراء هذه الطريقة القيام بالحمل بواسطة طفل الأنابيب، حيث يتم سحب خلية من الجنين المتكون وتحليل الكروموزومات فيها وعند التأكد من سلامتها يتم غرسها أو إرجاعها إلى رحم المرأة، وبعد ذلك يتم الحمل وتعد هذه الطريقة مثالية للأزواج الذين يعانون الإجهاض المتكرر لأسباب وراثية لتفادي الحمل بجنين مختل حيث إنه لا توجد حتى الآن أي طريقة لعلاج هذه الأجنة بعد الحمل فيها.
- سماكة خيال الجلد
من العلامات الدالة على اختلال تكوين الجنين، الممكن ملاحظتها أثناء الفحص بالأشعة الصوتية: الورم الكيسي الزلالي أو سماكة خيال الجلد خلف رقبة الجنين من الأسبوع 11 – 13 من الحمل، قصر طول أنف الجنين، عيوب الدماغ وشكل جمجمة الجنين مثل علامة الليمونة أو وجود أكياس الضفيرة المشيمائية في دماغه، وكذلك بعض العيوب الخلقية في قلب الجنين، اختلال عدد الأصابع وشكل أطراف الجنين، بعض العيوب في كلية الجنين وأمعائه وصغر أو تأخر نموه وقلة السائل السلوي أثناء الحمل.
- الالتهابات والعدوى الفيروسية
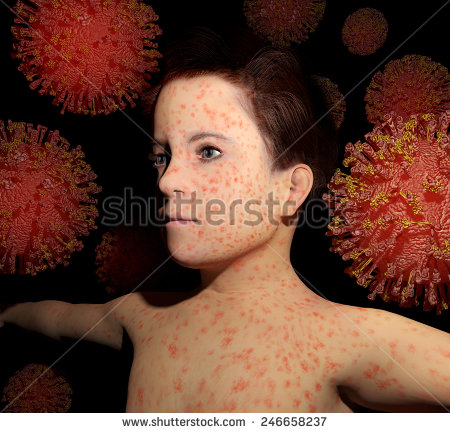
ثانياً: الالتهابات أو العدوى الفيروسية، أو البكتيرية أثناء الحمل مثل داء الهربس، أو الحصبة الألمانية، أو داء القطط، أو الفيروس المضخم للخلايا، التي تؤدي إلى عدد محدود من حالات الإجهاض المتكرر، حيث إن معظمها ينتج عنه مناعة دائمة لدى الحامل عند تسببها في إجهاض واحد ولا ينتج عنه إجهاض متكرر عادة، كما أن إصابة المهبل البكتيرية تسبب عادة الإسقاط في الجزء الثاني من الحمل وقد تؤدي إلى الولادة المبكرة وفي بعض الأحيان إلى وفاة الجنين قبل أو بعد الولادة. ويمكن اكتشاف هذه الحالات عن طريق تحليل الدم، أو أخذ خزعة من المهبل للزراعة وعلاجها عن طريق المضادات الحيوية.